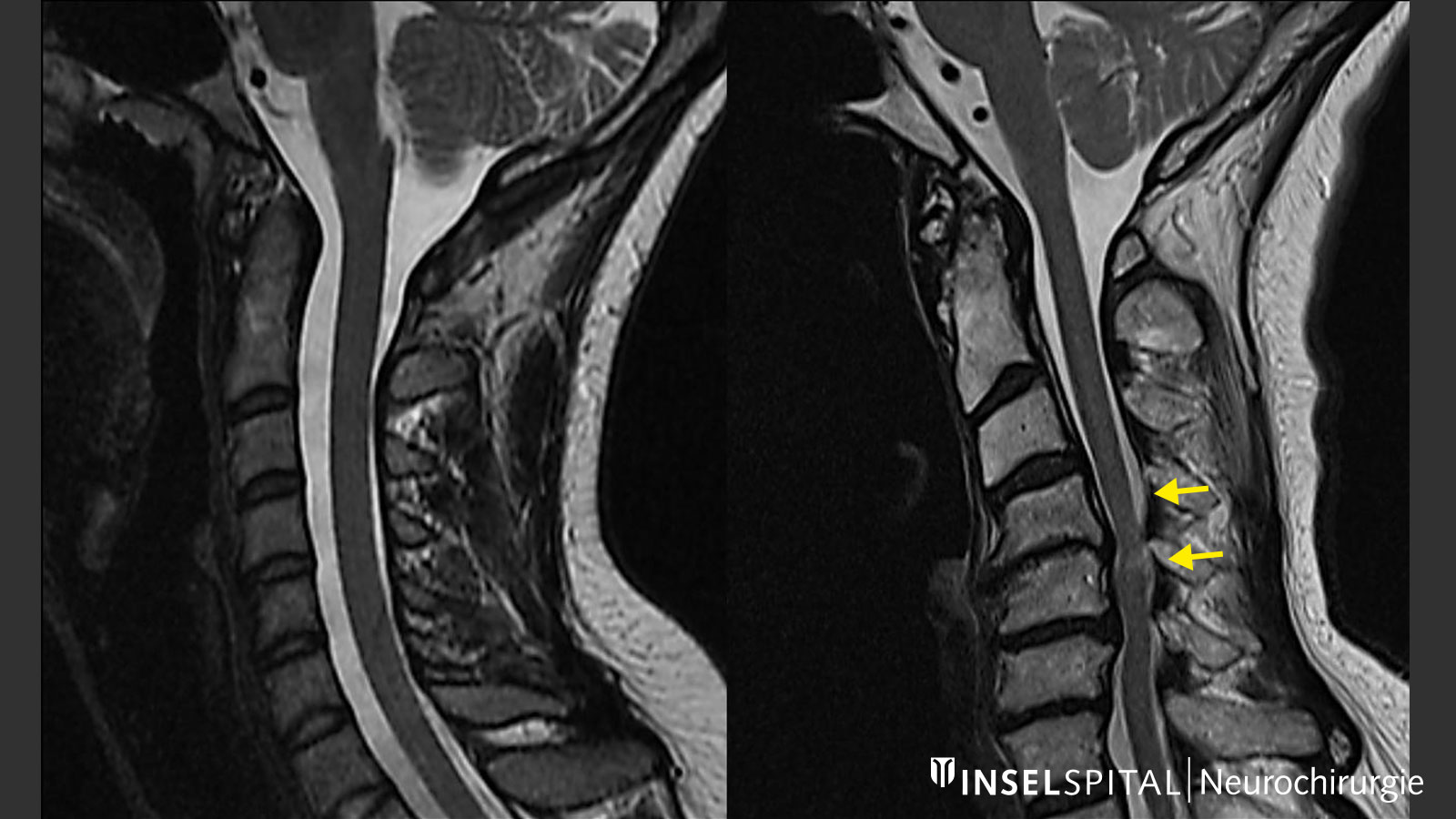
Bei der zervikalen Stenose handelt es sich um eine Einengung des Wirbelkanals im Halsbereich. Meist entsteht diese aufgrund von Alterungsprozessen. Wie auch bei der Lendenwirbelsäule können degenerative Veränderungen zu einer vermehrten Beweglichkeit zwischen zwei Wirbeln und zu einer überschüssigen Bildung von Knochen und Bindegewebe führen. Beides ist oft miteinander verbunden. Der Körper versucht, die Wirbelsäule wieder zu stabilisieren durch Bildung von zusätzlichem Knochen- und Bindegewebe sowie der Verdickung von Gelenken. Kommt es durch die Verengung des Wirbelkanals zu einer Schädigung des Rückenmarks, bezeichnet man dies als Myelopathie.
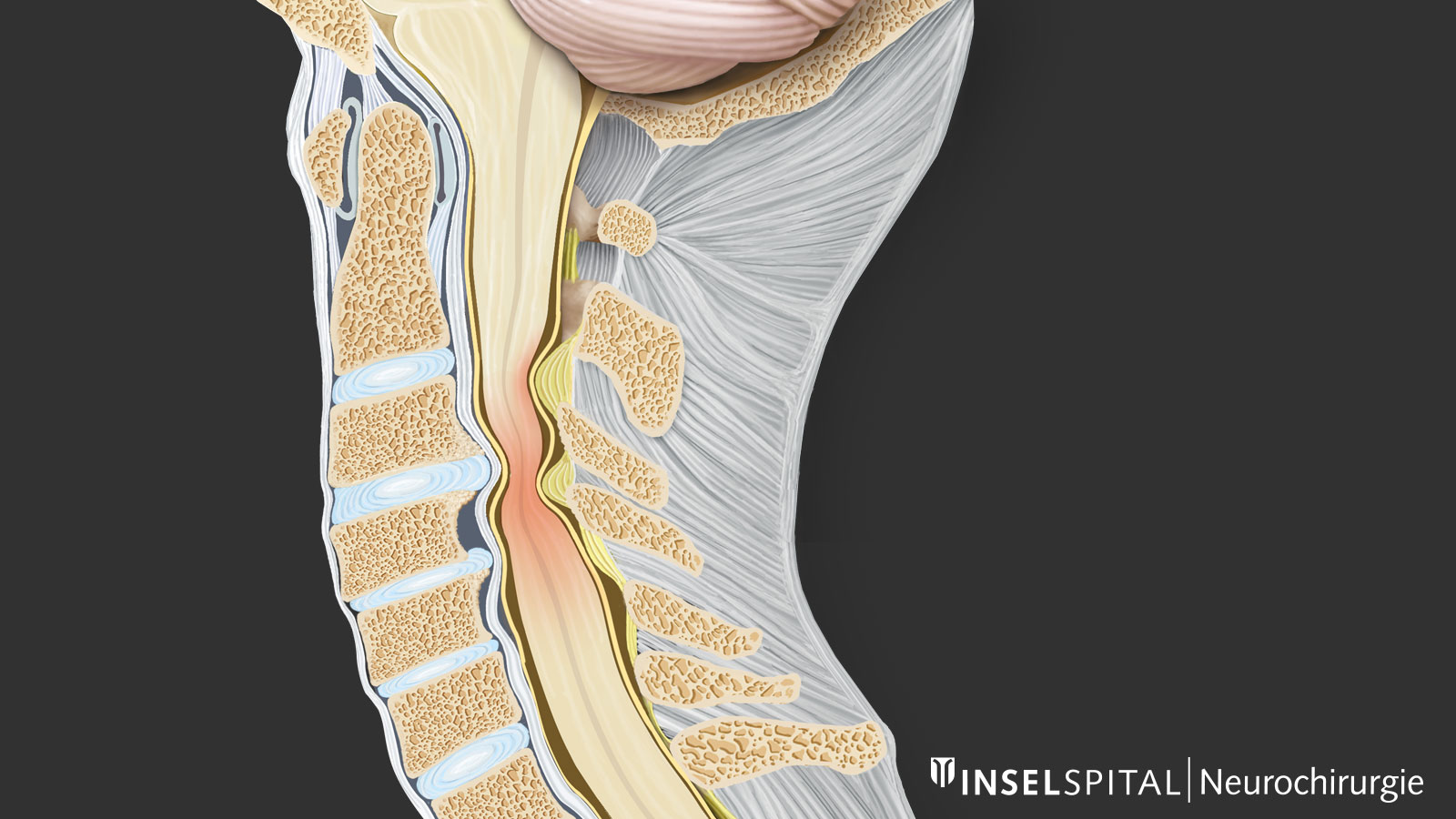
Was sind die Ursachen für eine Einengung des zervikalen Wirbelkanals?
Eine Enge des Spinalkanals kann angeboren sein. Häufiger ist jedoch eine erworbene Einengung aufgrund degenerativer Veränderungen der Wirbelsäule. Die zervikale Myelopathie hat ihren Altersgipfel deshalb auch zwischen dem 50. und 70. Lebensjahr *.
Die erworbene oder auch sekundäre Einengung des Wirbelkanals im Halsbereich bezeichnet man in der Medizin als zervikale Spinalkanalstenose. Sie kann zwei Ursachen haben:
- Eine vermehrte Beweglichkeit und Instabilität der Halswirbel führen zu einer zeitweisen, dynamischen Einengung des Kanals bei Bewegungen der Halswirbelsäule.
- Die Wirbelsäule bildet aufgrund von Alterung und Abnutzung neues Gewebe. Eine überschüssige Bildung von Knochen- oder Bindegewebe engt den Spinalkanal zunehmend ein. Dieser Mechanismus kann durch eine vermehrte Instabilität der Halswirbel noch verstärkt werden, denn der Körper versucht, durch Gewebebildung und -verdickung der Instabilität entgegenzuwirken.
Welche Folgen hat eine Stenose des Spinalkanals?
Im Spinalkanal verläuft zentral das Rückenmark. Seitlich treten Nervenwurzeln aus der Wirbelsäule aus. Eine Verengung des Spinalkanals kann sowohl das Rückenmark als auch die Nervenwurzeln quetschen und zu Störungen führen. Die Nervenwurzelkompression ist schmerzhaft, aber im Gegensatz zur meist schmerzlosen Rückenmarkskompression (zervikale Myelopathie) weniger gefährlich. Eine Kompression kann das Gewebe dauerhaft schädigen oder sogar zerstören. Dies kann direkt über die mechanische Kompression geschehen oder aber auch über eine vaskuläre Schädigung durch Dehnung der Rückenmarkgefässe oder der zuführenden Arteria spinalis anterior.
Was sind die Symptome einer zervikalen Myelopathie?
Die Häufigkeit einer Stenose in der älteren Bevölkerung, die keine Symptome hervorruft, beträgt mindestens 25 % *. Die Symptome einer Rückenmarkskompression entwickeln sich meist schleichend und unspezifisch. Bei reinen Rückenmarkskompressionen, die meist schmerzlos sind, können Jahre vom ersten Symptom bis zur Diagnose vergehen.
Symptomverlauf
Erste Zeichen sind beispielsweise Gefühlsstörungen in den Händen oder Fusssohlen, Ungeschicklichkeiten der Hände und Unsicherheiten beim Gehen im Dunkeln. Ursache dafür sind eine kaum merkliche spastische oder ataktische Gangstörung sowie Störungen der Tiefensensibilität mit Verringerung oder Verlust des Temperatur- und Schmerzempfindens als erstem Symptom.
Später verstärken sich diese Symptome, und viele Patienten klagen über diffuse, fleckförmige Störungen des Gefühls an Armen oder Beinen.
Der Gang wird zunehmend steif, breitbeinig, ruckartig und maschinenförmig.
Die Störungen der Feinmotorik an den Händen nehmen weiter zu, die Schrift wird eckig und krakelig, Dinge können aus der Hand fallen. Auch fällt das Zuknöpfen von Kleidungsstücken schwerer, und das Essen mit Besteck ist gestört.
Vegetative Störungen, wie bei der Entleerung der Harnblase, können hinzukommen.
Aufgrund der unterschiedlichen Schädigungsmöglichkeiten am Rückenmark erkennen Neurochirurgen und Neurologen typische Syndrome *, *:
- Typische Syndrome von Schädigungen am Rückenmark
- Hinterstrangsymptomatik: sensible Störungen, handschuhförmige periphere Empfindungsstörungen (Dysästhesien), Störungen von Temperatur- und Tiefensensibilität
- Motorisches Syndrom: ausschliessliche Schwäche ohne Sensibilitätsstörungen. Ursache ist eine Schädigung der Pyramidenbahn oder der Vorderhornzellen.
- Transversalsyndrom: Gangstörungen, Spastizität und sensible Störungen
- Zentromedulläres Syndrom: distale Schwäche der oberen Extremitäten, die unteren Extremitäten sind ausgespart; eventuell aufgrund von Hinterhornläsionen schmerzhafte Empfindungsstörungen der Hände. Schädigung der zentralen grauen Substanz des Rückenmarks.
- Brown-Sequard-Syndrom als Zeichen einer einseitigen Rückenmarksschädigung: ipsilaterale Hemiparese durch Beteiligung des Tractus corticospinalis und kontralaterale Schmerz- und Temperaturunempfindlichkeit unterhalb der Läsionsstelle
- Myeloradikulopathie als Ausdruck einer Störung von Nerven und Rückenmark
Der Spontanverlauf der Erkrankung ist sehr variabel, wobei Verschlechterungen häufiger sind als Verbesserungen der Symptome. In der Regel erfolgt eine Verschlechterung über einen längeren Zeitraum. Allerdings kann sie auch rasch auftreten, und leider sind die Beschwerden dann oft nicht mehr reversibel. Bei 75 % der Patienten wurde eine neurologische Verschlechterung in Schüben beobachtet *. Es gibt Hinweise darauf, dass jährlich etwa 5 % aller Patienten mit einer asymptomatischen Rückenmarkskompression symptomatisch werden *.
Akute Verläufe sind ebenfalls bekannt. Meistens handelt es sich dabei um Patienten mit einer erheblichen Stenose ohne Symptome, die aufgrund einer Bagatellverletzung eine akute Schädigung des Rückenmarks erleiden. Dies führt unter Umständen zu einer schwerwiegenden Lähmung von Armen und Beinen *.
Wie wird die zervikale Stenose diagnostiziert?
Von einer Rückenmarksschädigung oder zervikalen Myelopathie spricht man bei den entsprechenden klinischen Symptomen oder nach Nachweis der Schädigung im Rahmen einer Magnetresonanztomografie (MRT bzw. MRI von engl. Magnetic Resonance Imaging). Die eigentliche Ursache, nämlich die Einengung oder Kompression des Rückenmarks, ist meist ebenfalls auf den MRI-Bildern erkennbar. Zur Diagnostik gehören neben der genauen neurologischen Untersuchung und der MRI-Bildgebung auch das Röntgen der Halswirbelsäule unter Bewegung, um eine pathologische Beweglichkeit zwischen den Halswirbelkörpern nachzuweisen oder auszuschliessen.
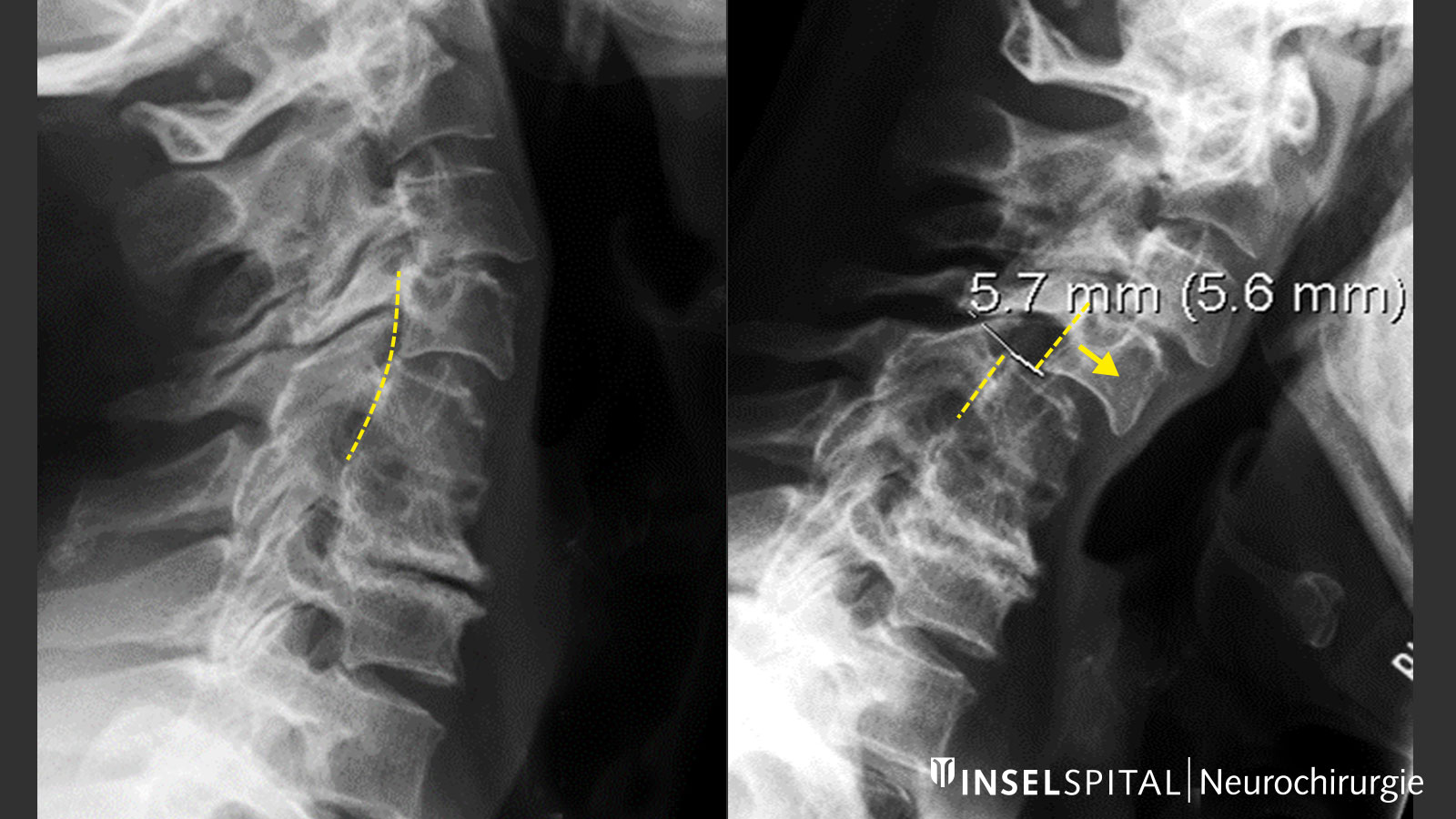
Aber: Da die Symptome durch die Einengung zunächst schleichend, vielfältig und unspezifisch sind, wird die Problematik der Halswirbelsäule oft erst im fortgeschrittenen Stadium diagnostiziert. Nicht selten kommen Patienten erst nach erfolgloser Karpaltunnel-Operation oder nach Abklärung eines Verdachts auf Multiple Sklerose zu uns in die Neurochirurgie.
Welche Therapieoptionen gibt es?
Angesichts der zunehmenden Alterung der Bevölkerung und der Erwartung auf eine aktive Lebensführung bis ins hohe Alter sowie der verbesserten medizinischen Versorgung und den geringen Operationsrisiken stellt sich immer häufiger die Frage, ob man eine Stenose nicht operieren sollte. Hier sollte man berücksichtigen, dass mindestens 25 % der Spinalkanalstenosen bei älteren Menschen keinerlei Beschwerden erzeugen. Deshalb sind klare Kriterien für eine Operationsindikation sowie eine sinnvolle Stufentherapie notwendig.
Es gelten folgende Regeln:
- Die reine Abnutzung der Wirbelsäule und Einklemmung von Nerven können meist ohne Operation mit einer konservativen Therapie behandelt werden.
- Bei einer kompressiven Myelopathie, also einer Störung des Rückenmarks durch eine Einengung des Spinalkanals, und deutlichen Symptomen sollte eine operative Dekompression und Ruhigstellung erfolgen. Raum, und das fehlt dem gedrückten Rückenmark, kann nur durch eine Operation gewonnen werden.
Wie sieht die konservative Therapie aus?
In Fällen mit Abnutzungsbeschwerden oder bei leichter Nervenkompression ohne Myelopathie im MRI-Bild ist eine Behandlung mit folgenden Prinzipien oft erfolgreich *:
- Kurzzeitige Ruhigstellung mit einer Halswirbelsäulen-Krawatte und/oder intermittierende Bettruhe zur Linderung akuter Beschwerden
- Medikamentöse Therapie mit nichtsteroidalen Antiphlogistika und Muskelrelaxanzien
- Lokale Infiltration eines Nervs mit Steroiden und Lokalanästhesie
- Physiotherapeutische Traktionsbehandlung (Längsdehnung der Halswirbelsäule), Lockerungsmassagen, Akupunktur, Low-Level-Laser-Therapie
- Aufbau und Stabilisierung der Halswirbelsäule durch gezielte Stärkung der
- Nackenmuskulatur
- Muskulatur des oberen Quadranten
- Schultern
- Vermeidung von Aktivitäten, die zu starker, dauerhafter Belastung oder zu Fehlhaltungen der Halswirbelsäule führen
Wie wird bei zervikaler Stenose und Myelopathie operiert?
Es gibt in der Kombination der unterschiedlichen Verfahren mindestens 6 verschiedene Operationsmethoden, über deren Einsatz immer der individuelle Befund des Patienten entscheidet.
Bei Einengung mehr von vorne erfolgt die Entlastung meist ebenfalls von vorne:
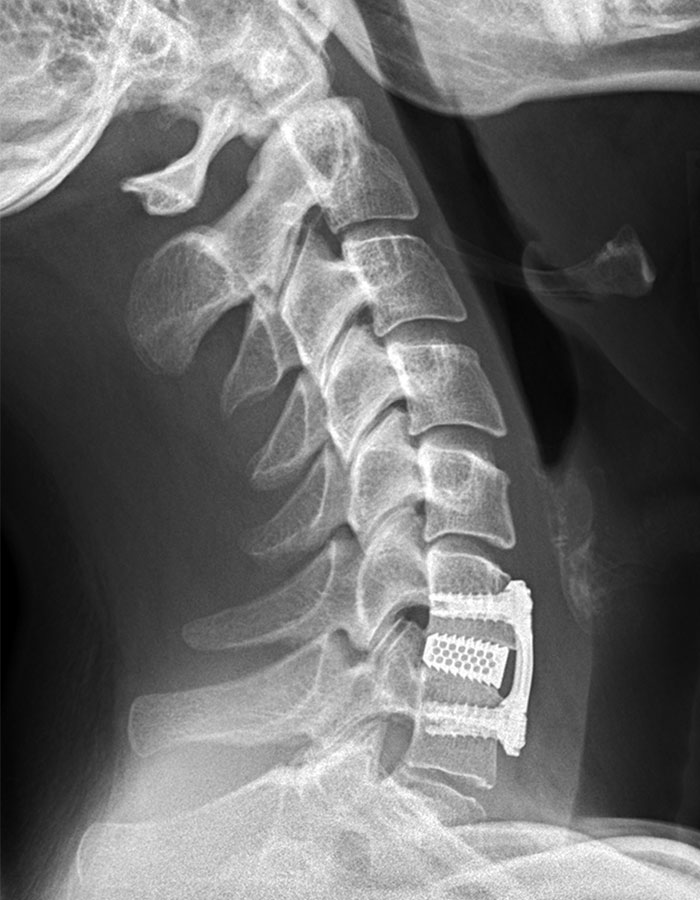
- Gezielte Entfernung der Einengung, Dekompression des Spinalkanals, Implantation eines Platzhalters (Cage) mit oder ohne Verplattung
- Entfernung des gesamten Wirbels und Einsetzen eines Implantats mit Verplattung
Bei Einengung mehr von hinten oder langstreckigen Verknöcherungen vorne (OPLL) erfolgt die Operation von hinten:
- Entfernung der Wirbelbögen (Laminektomie), meist mit Verschraubung zur Stabilisierung von hinten
- Anheben der Wirbelbögen, um Raum zu schaffen (Laminoplastie)
Welche Operationsrisiken gibt es?
Von Nichtmedizinern wird immer das Risiko einer Rückenmarksverletzung dramatisiert. Es ist in der Realität aber sehr gering (< 1 %). Selten ist auch die Verletzung eines Nervs während der Operation oder das Auftreten einer Nachblutung in den Rückenmarkskanal (< 1–2 %). Durch den Zugang im Halsbereich können nach der Operation eine Schluckstörung oder Heiserkeit auftreten, die meist vorübergehender Natur sind (5 %). Selten sind auch Wundkomplikationen. Zudem können sich in seltenen Fällen die Kunststoffimplantate lockern oder in die Wirbel einsinken. Meist ist dies jedoch nicht behandlungsbedürftig. Trotzdem: Auch bei der hohen Sicherheit einer modernen Halswirbelsäulne-Operation existiert ein geringes Risiko für schwere Komplikationen. Aus diesem Grund sollte die Indikation zum Eingriff sehr sorgfältig gestellt werden.
Was geschieht nach der Operation?
Da diese Art von Operationen heute schonender und schneller durchgeführt werden, erfolgt eine erste Mobilisierung unserer Patienten bereits am Tag 1 nach der Operation. Kopf und Hals werden für 1–2 Wochen von einer weichen Krawatte unterstützt. Das Schlucken kann wie bei einer Erkältung vorübergehend schwerer fallen oder schmerzhaft sein.
Welche Besserung können Patienten nach der Operation erwarten?
Bei etwa 70–80 % aller Patienten tritt eine Besserung auf. Sie ist dann am deutlichsten, wenn die Erkrankung schon bei milden Symptomen erkannt und eher zeitig operiert wurde. Bei schwereren Symptomen vor der Operation ist die Besserung weniger ausgeprägt. Das liegt daran, dass das Rückenmark ein Teil des zentralen Nervensystems ist und sich im Gegensatz zu peripheren Nerven nicht sehr gut regenerieren kann. Darum ist eine frühe Diagnosestellung für immens wichtig.
Kann eine Stenose erneut auftreten?
In der operierten und ruhiggestellten Höhe wird dies nur sehr selten der Fall sein. Allerdings kann durch die Fusion zweier Wirbelkörper die Beanspruchung der Nachbarwirbel steigen. Diese Anschlussdegenerationen sind bekannt und treten jährlich etwa bei 3 % der operierten Patienten auf *. Ob sie allerdings auf die Fusion zurückzuführen sind oder auch spontan aufgetreten wären, lässt sich nicht mit Sicherheit beantworten. Anschlussdegenerationen können aber Ursache einer erneuten krankhaften Degeneration mit Instabilität oder überschüssiger Gewebebildung sein und wieder zu einer Einengung des Spinalkanals führen.
Kann man einer zervikalen Spinalkanalstenose vorbeugen?
Damit das Rückenmark nicht geschädigt wird, braucht es ausreichend Raum im Spinalkanal. Gegen die Abnutzung der Wirbelsäule und die reaktive Verengung gibt es leider keine Patentrezepte. Als wichtigste vorbeugende Massnahme haben sich eine starke und gesunde Nackenmuskulatur sowie eine entspannte Kopfhaltung bewährt. Langes Arbeiten mit gebeugtem Nacken oder in Zwangshaltungen, wie z. B. beim Einklemmen des Telefons zwischen Kopf und Schulter, sollte vermieden werden. Man sollte auch bei der Bildschirmarbeit möglichst geradeaus schauen. Ebenso können langes Überkopf-Arbeiten oder das häufige Tragen schwerer Lasten auf dem Kopf die Abnutzung der Wirbelsäule beschleunigen.
Referenzen
-
Teresi LM, Lufkin RB, Reicher MA et al. Asymptomatic degenerative disk disease and spondylosis of the cervical spine: MR imaging. Radiology. 1987;164:83-88.
-
Chiles III BW, Leonard MA, Choudhri HF, Cooper PR. Cervical spondylotic myelopathy: patterns of neurological deficit and recovery after anterior cervical decompression. Neurosurgery. 1999;44:762-769.
-
Crandall PH, Batzdorf U. Cervical spondylotic myelopathy. Journal of neurosurgery. 1966
-
Meyer F, Börm W, Thomé C. Degenerative cervical spinal stenosis: current strategies in diagnosis and treatment. Deutsches Ärzteblatt International. 2008;105:366.
-
Edwards II CC, Riew KD, Anderson PA, Hilibrand AS, Vaccaro AF. Cervical myelopathy: current diagnostic and treatment strategies. The spine journal. 2003;3:68-81.
-
Bednarik J, Kadanka Z, Dusek L et al. Presymptomatic spondylotic cervical cord compression. Spine. 2004;29:2260-2269.
-
Hilibrand AS, Carlson GD, Palumbo MA, Jones PK, Bohlman HH. Radiculopathy and myelopathy at segments adjacent to the site of a previous anterior cervical arthrodesis. JBJS. 1999;81:519-528.