La stimulation cérébrale profonde (SCP) est une méthode thérapeutique moderne du domaine de la neurochirurgie fonctionnelle, c'est-à-dire la branche de la neurochirurgie qui module les fonctions cérébrales pathologiques afin de soulager les symptômes des maladies neurologiques. Les recherches menées au cours des 30 dernières années ont montré que la SCP peut être utilisée pour traiter avec succès de nombreuses maladies. À l'Inselspital, la stimulation cérébrale profonde est couramment réalisée sous anesthésie générale et non en tant qu'opération éveillée. La condition préalable est toutefois un haut degré d'expertise et beaucoup d'expérience de la part des médecins traitants.
La SCP fait toujours l'objet d'une recherche fondamentale et clinique intensive. Le nombre de maladies pour lesquelles la SCP s'avère être une mesure thérapeutique potentiellement efficace est en constante augmentation. Le progrès technique constant des neurostimulateurs et des électrodes de stimulation, ainsi que l'amélioration des techniques d'imagerie médicale, contribuent également à l'immense potentiel de développement de ce mode de traitement.
Dans ce qui suit, nous décrivons comment se déroule une opération de SCP typique à l'Inselspital, quels sont les risques associés à l'opération et ce que nous faisons pour améliorer constamment nos connaissances et la qualité du traitement.
Avant l'opération proprement dite, une sélection rigoureuse des patients est une condition préalable au succès de la thérapie. Tous les patients ne sont pas de bons candidats à la chirurgie par SCP. L'indication est discutée et établie conjointement par des neurologues, des neurochirurgiens, des neuropsychologues et des psychiatres. Tous les candidats potentiels sont discutés à l'Inselspital dans le cadre d'un board interdisciplinaire. L'indication, les avantages et les inconvénients de certaines alternatives thérapeutiques à la SCP (ultrasons focalisés), le point cible exact avec les effets attendus et les effets secondaires sont discutés ici dans le contexte du tableau clinique et des besoins individuels du patient. Les critères tels que l'opérabilité et les autres facteurs d'accompagnement (par exemple, les résultats neuropsychologiques, les maladies psychiatriques concomitantes) sont également pris en compte.
Examens préopératoires
Tous les patients reçoivent une IRM de la tête de haute qualité avant l'opération. Les images IRM permettent d'identifier la cible anatomique précise pour la DBS.
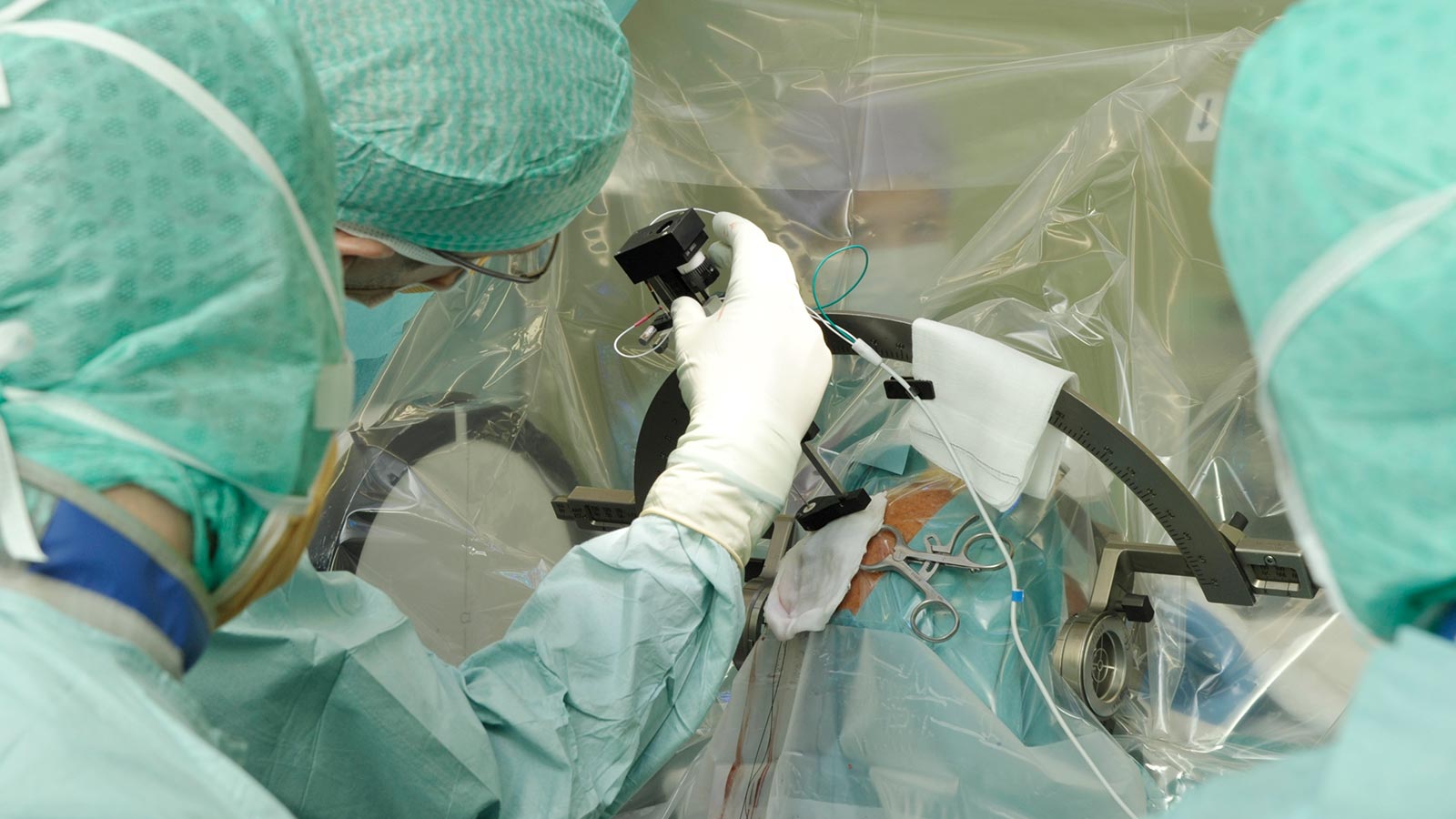
Stéréotaxie
Dans la plupart des cas, l'opération s'effectue à l'aide d'un cadre stéréotaxique. Dans la méthode stéréotaxique, l'application fixe du cadre de stéréotaxie sur le crâne du patient se fait généralement sous anesthésie locale. Le cadre contient un système de coordonnées qui est important pour l'introduction précise des électrodes.
Après la mise en place du cadre de stéréotaxie, on procède à une imagerie de la tête, le plus souvent une tomodensitométrie (CT). Ce « CT stéréotaxique » est superposé avec précision à l'IRM du patient au moyen d'un logiciel et sert à attribuer à chaque point du cerveau (sélectionné sur l'IRM) certaines coordonnées spécifiques sur le cadre. Ces coordonnées peuvent être réglées ultérieurement sur le cadre et permettent d'introduire les électrodes au millimètre près sur le point cible souhaité.
Une fois le scanner réalisé, le patient se rend, accompagné du chirurgien et de l'accompagnateur, dans la salle d'opération où l'opération se déroule dans des conditions strictement stériles.
À l'Inselspital : stimulation cérébrale profonde de routine sous anesthésie générale
Les avantages sont les suivants :
- Implantation très précise de l'électrode
- Pas d'opération éveillée contraignante
- Durée de l'opération plus courte
- Intervention plus douce pour nos patients
- Pas d'arrêt des médicaments contre la maladie de Parkinson avant l'opération
Le passage d'une opération à l'état de veille à une intervention sous anesthésie générale se base sur l'expérience de grands centres internationaux ainsi que sur des résultats publiés scientifiquement *. Depuis 2021 déjà, nous recommandons et pratiquons l'implantation d'électrodes et de stimulateurs sous anesthésie générale. Selon notre expérience, les résultats de l'opération sous anesthésie sont aussi bons, voire meilleurs, que ceux de l'opération en état d'éveil. La condition préalable est toutefois un haut degré d'expertise et beaucoup d'expérience de la part des médecins traitants. Nous avons également constaté que tous nos patients atteints de la maladie de Parkinson préféraient être opérés sous anesthésie générale.
Cette approche innovante a été rendue possible par :
- l'amélioration de l'imagerie moderne, qui permet d'implanter l'électrode avec précision et exactitude, même sous anesthésie générale
- le développement technologique des systèmes implantés (électrodes segmentées)
Comme dans le cas d'une opération éveillée, des signaux électrophysiologiques du cerveau sont dérivés pendant l'opération sous anesthésie générale et une stimulation test peropératoire est effectuée pour tester les effets secondaires. Le placement de l'électrode au millimètre près peut ainsi être contrôlé avec précision. En cas d'absence de dérivation des signaux cérébraux et/ou de survenue rapide d'effets secondaires, l'électrode est repositionnée et testée à nouveau.
Dans la mesure où cela est médicalement indiqué, l'intervention peut également être réalisée dans certains cas en état de veille. L'équipe soignante en discutera en détail avec vous au préalable et vous expliquera également le déroulement d'une opération en état d'éveil, si celle-ci s'avère nécessaire. Chez les patients souffrant de dystonie sévère, l'intervention doit cependant toujours être réalisée sous anesthésie générale.
Quelles sont les affections pouvant être traitées par la SCP?
Les indications les plus courantes de la SCP se situent dans le domaine des troubles du mouvement *, *, *. Mais la SCP est également utilisée comme alternative thérapeutique dans les formes graves de troubles obsessionnels compulsifs qui ne répondent pas au traitement standard. Elle constitue également une option thérapeutique pour les syndromes douloureux chroniques qui ne répondent pas aux divers traitements médicamenteux ou aux psychothérapie. En outre, la SCP fait actuellement l'objet de recherches et d'essais cliniques en tant qu'option de traitement d'autres maladies graves.
Troubles du mouvement
Troubles obsessionnels compulsifs
Syndromes de douleur chronique
Recherche actuelle
- démence d'Alzheimer
- anorexie
- maladie de Huntington
- atrophie multisystémique (AMS)
- et bien d'autres
Électrodes de SCP segmentées pour une stimulation directionnelle
Jusqu'à présent, les électrodes de SCP disponibles sur le marché étaient constituées de 4 contacts annulaires disposés le long de l'axe vertical de l'électrode, générant un champ électrique plutôt sphérique autour de l'électrode (360°). Les travaux pionniers de notre groupe de recherche ont conduit au développement d'une électrode segmentée qui permet une stimulation directionnelle. Au lieu de générer un champ électrique sphérique qui se propage dans toutes les directions, les électrodes segmentées permettent de mieux diriger le champ électrique dans l'espace. Cela nous permet de nous assurer que les structures ayant un effet clinique positif (par exemple, la suppression des tremblements dans la maladie de Parkinson ou le tremblement essentiel) peuvent être stimulées de manière plus ciblée. Dans le même temps, les structures dont la stimulation est associée à des effets secondaires indésirables (par exemple, des troubles sensoriels ou des troubles de la parole) peuvent être mieux évitées. Les premières études ont montré que ce concept théorique fonctionne également dans la pratique *, *.
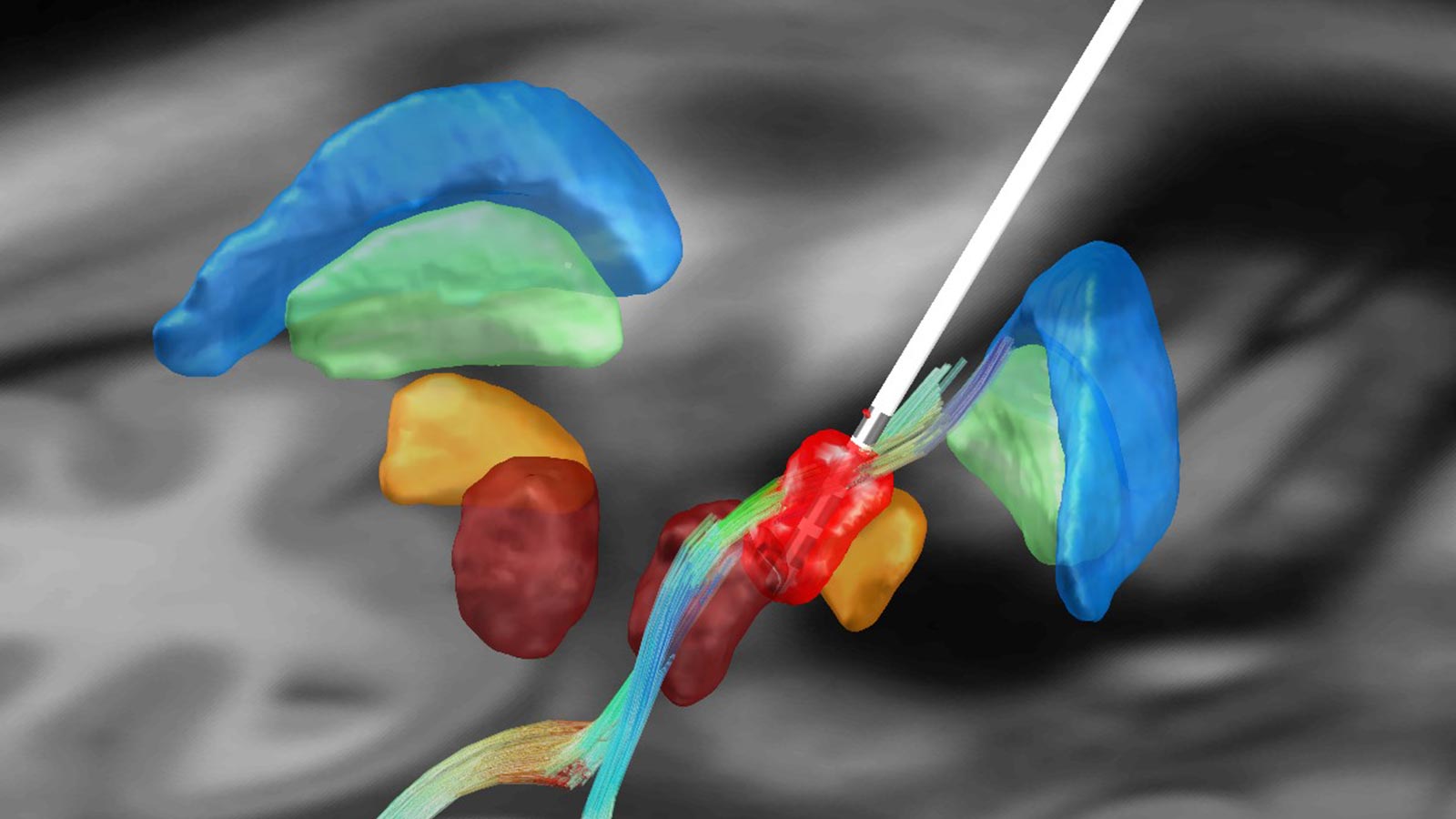
Planification spécifique au patient par tractographie pour le tremblement
Dans la stimulation cérébrale profonde, la cible classique pour le traitement des tremblements est le thalamus moteur (nucleus ventralis intermedius ou VIM). Cependant, sur les images IRM conventionnelles, les noyaux thalamiques ne peuvent être distingués et identifiés les uns des autres. Par conséquent, pour planifier le VIM, l'imagerie IRM du patient est combinée aux coordonnées stéréotaxiques classiques, qui se sont avérées être des valeurs moyennes historiquement efficaces pour cibler le VIM.
Les techniques d'imagerie modernes permettent une représentation des faisceaux de fibres anatomiques. Ces techniques d'imagerie basées sur des modèles mathématiques sont généralement connues sous le nom de diffusion tensor imaging (ITD ou imagerie par tenseur de diffusion). Des recherches menées par d'autres groupes de recherche ainsi que par notre propre groupe suggèrent que la stimulation du tractus cérébellothalamique (CTT) ou du tractus dentatorubrothalamique (DRTT) est responsable de l'effet de suppression des tremblements*, * *, *.
Grâce à l’IDT et aux techniques de reconstruction des fibres, l’emplacement et la trajectoire des fibres peuvent être modélisés. Une planification individuelle et spécifique au patient du point cible optimal pour le traitement des tremblements devient ainsi possible.
Simplification de la programmation postopératoire
Le développement d'une nouvelle génération d'électrodes segmentées qui permettent de diriger spécifiquement le champ électrique dans une direction souhaitée est prometteur en termes d'élargissement des options thérapeutiques. Les premières études pilotes le prouvent. Cependant, les possibilités supplémentaires de programmation de ces électrodes imposent également de grandes exigences au médecin et au patient. L'approche empirique pour trouver les meilleurs paramètres de stimulation est extrêmement chronophage et peut prendre plusieurs heures par test.
L'une de nos priorités de recherche est donc le développement de la programmation automatisée des électrodes de SCP. Elle combinera des techniques d'imagerie pour analyser la position des électrodes par rapport aux structures anatomiques environnantes et des techniques électrophysiologiques pour détecter les potentiels spécifiques aux symptômes afin de prédire une stimulation cliniquement efficace *.
-
Gross RE, Krack P, Rodriguez-Oroz MC, Rezai AR, Benabid AL. Electrophysiological mapping for the implantation of deep brain stimulators for Parkinson’s disease and tremor. Mov Disord. 2006;21 Suppl 14:S259-83.
-
Hariz MI. Safety and risk of microelectrode recording in surgery for movement disorders. Stereotact Funct Neurosurg. 2002;78:146-157.
-
Kocabicak E, Alptekin O, Ackermans L et al. Is there still need for microelectrode recording now the subthalamic nucleus can be well visualized with high field and ultrahigh MR imaging? Front Integr Neurosci. 2015;9:46.
-
Nowacki A, Debove I, Fiechter M et al. Targeting Accuracy of the Subthalamic Nucleus in Deep Brain Stimulation Surgery: Comparison Between 3 T T2-Weighted Magnetic Resonance Imaging and Microelectrode Recording Results. Oper Neurosurg (Hagerstown). 2018;15:66-71.
-
Deuschl G, Schade-Brittinger C, Krack P et al. A randomized trial of deep-brain stimulation for Parkinson’s disease. N Engl J Med. 2006;355:896-908.
-
Kupsch A, Benecke R, Müller J et al. Pallidal deep-brain stimulation in primary generalized or segmental dystonia. N Engl J Med. 2006;355:1978-1990.
-
Limousin P, Speelman JD, Gielen F, Janssens M. Multicentre European study of thalamic stimulation in parkinsonian and essential tremor. J Neurol Neurosurg Psychiatry. 1999;66:289-296.
-
Pollo C, Kaelin-Lang A, Oertel MF et al. Directional deep brain stimulation: an intraoperative double-blind pilot study. Brain. 2014;137:2015-2026.
-
Steigerwald F, Müller L, Johannes S, Matthies C, Volkmann J. Directional deep brain stimulation of the subthalamic nucleus: A pilot study using a novel neurostimulation device. Mov Disord. 2016;31:1240-1243.
-
Akram H, Dayal V, Mahlknecht P et al. Connectivity derived thalamic segmentation in deep brain stimulation for tremor. Neuroimage Clin. 2018;18:130-142.
-
Coenen VA, Allert N, Paus S, Kronenbürger M, Urbach H, Mädler B. Modulation of the cerebello-thalamo-cortical network in thalamic deep brain stimulation for tremor: a diffusion tensor imaging study. Neurosurgery. 2014;75:657-69; discussion 669.
-
Nowacki A, Debove I, Rossi F et al. Targeting the posterior subthalamic area for essential tremor: proposal for MRI-based anatomical landmarks. J Neurosurg. 2018;131:820-827.
-
Nowacki A, Schlaier J, Debove I, Pollo C. Validation of diffusion tensor imaging tractography to visualize the dentatorubrothalamic tract for surgical planning. J Neurosurg. 2018;130:99-108.
-
Tinkhauser G, Pogosyan A, Debove I et al. Directional local field potentials: A tool to optimize deep brain stimulation. Mov Disord. 2018;33:159-164.
-
Holewijn RA, Verbaan D, van den Munckhof PM, Bot M, Geurtsen GJ, Dijk JM, Odekerken VJ, Beudel M, de Bie RMA, Schuurman PR. General Anesthesia vs Local Anesthesia in Microelectrode Recording-Guided Deep-Brain Stimulation for Parkinson Disease: The GALAXY Randomized Clinical Trial. JAMA Neurol. 2021 Oct 1;78(10):1212-1219.
